تومور پارافارنکس
تومور پارافارنکس
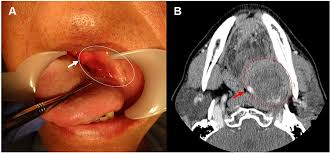
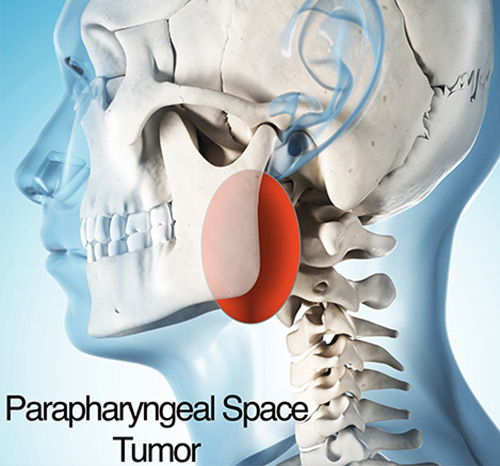
ناحیه پارافارنکس فضایی است در کنار حلق بین جمجمه و ناحیه گردن که میتواند محلی برای رشد تومورها باشد. تومورهای پارافارنکس میتوانند خوشخیم یا بدخیم باشند و اغلب شامل تومورهای غدد بزاقی، تومورهای سرخرگی وریدی، نوروفیبرومها و دیگر انواع تومورها میشوند.
تومورهای فضای پارافارنکس
تومورهای فضای پارافارنکس معمولاً بدون علامت هستند و بیماران تنها زمانی از آنها آگاه می شوند که برآمدگی در کام یا دیواره کناری گلو در نزدیکی لوزه ها ایجاد شود. اکثریت قریب به اتفاق این تومورها خوش خیم هستند. اغلب اوقات تشخیص بر اساس اسکن انجام شده به دلایل دیگر است و توده بدون علامت مشخص می شود. تشخیص و شناسایی این تومورها به مطالعات تصویربرداری مناسب مانند MRI و سی تی اسکن برای درک ماهیت و بیولوژی تومورها نیاز دارد. اکثر این تومورها خوش خیم هستند که بیشتر آنها از لوب عمیق غده پاروتید منشأ می گیرند. تومورها همچنین ممکن است از غدد بزاقی کوچک و همچنین از اعصاب این ناحیه ایجاد شوند. گروه کوچکی از تومورها به نام پاراگانگلیوما ( paraganglioma ) وجود دارد که ممکن است از یکی از تعدادی ساختار واقع در گردن، از جمله ورید ژوگولار ( jugular ) ، عصب واگ ( vagus ) و شریان کاروتید ( carotid ) ایجاد شود.
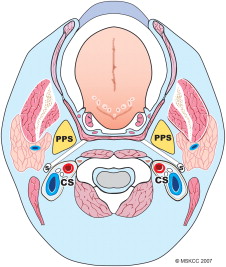
تومورهای پراستیلوئید و پساستایلوئید ( Prestyloid و Poststyloid)
فضای پارافارنکس یک فضای بالقوه در عمق گردن است که به شکل یک هرم وارونه است. ارزیابی وجود تومور تا زمانی که حداقل به 2.5 – 3 سانتی متر رشد نکند دشوار است. شایع ترین علامت و نشانه تورم داخل دهانی (50%) یا توده ( سرطان ) دهانه رحم (47%) است. علائم دیگر می تواند گوش گوش، دیسفاژی و دیسفونی ( dysphagia و dysphonia ) باشد.
اکثر تومورهای پارافارنکس تومورهای اولیه هستند. تقریباً 70 نوع مختلف بافت شناسی تومورهای فضایی پارافارنژیال به عنوان 80 درصد خوش خیم گزارش شده است. تومورهای غدد بزاقی و تومورهای نوروژنیک به ترتیب تقریباً 45% و 40% را تشکیل می دهند. کارسینوم نازوفارنکس می تواند به فضای پارافارنکس گسترش یابد. تومورهای بدخیم می توانند به غدد لنفاوی فضای پارافارنژیال متاستاز بدهند که معمولاً سرطان تیروئید است.
درمان تومور پارافارنکس
جراحی اصلی ترین درمان برای این تومورها است.اغلب نیازی به بیوپسی ( biopsy ) نیست، مگر اینکه ویژگیهای غیرعادی وجود داشته باشد که باعث نگرانی در مورد احتمال بدخیمی شود. اندازه و بیولوژی تومور بهترین روش جراحی را تعیین می کند. تجزیه و تحلیل دقیق از طریق تصویربرداری مناسب اغلب آگاهی حیاتی مورد نیاز برای تشخیص صحیح تومور فضای پارافارنکس و همچنین محتمل ترین نوع تومور موجود را فراهم می کند. تفسیر اسکن به جراح این امکان را می دهد که بهترین روش جراحی را برای حذف ایمن و موثر تومور تعیین کند. با توجه به پیچیدگی آناتومی فضای پارافارنکس، که شامل شریان کاروتید و اعصاب جمجمه ای متعدد است، برنامه ریزی جراحی حیاتی است. تعیین رویکرد بهینه به فضای پارافارنژیال، که به عنوان دسترسی جراحی شناخته میشود، اغلب از طریق یک رویکرد پاروتید استاندارد (یک برش در جلوی گوش و امتداد در زیر لوبول به سمت شیار پشت گوش) همراه با امتداد گوش انجام میشود.
شناسایی و محافظت از عصب صورت یک عامل حیاتی در حذف ایمن این تومورها برای جلوگیری از فلج عصب صورت است. در موارد نادر، قرار گرفتن در معرض جراحی ممکن است نیاز به برش استخوان فک در خط وسط داشته باشد (ماندیبولوتومی لبی میانی). این دسترسی جراحی گسترده تر ممکن است برای تومورهای بزرگتر (بیشتر از پنج سانتی متر)، تومورهای عروقی و بدخیمی ها ضروری باشد.
رویکردهای جراحی تومور پارافارنکس
کاندیدهای جراحی شامل بیمارانی با تومورهای بدخیم اولیه، تومورهای غدد بزاقی، تومورهای عصبی با نقص عصبی از قبل موجود، تومورهایی با علائم اثر توده و سرطان های متاستاتیک انتخابی مانند کارسینوم تیروئید پاپیلاری هستند. اکثر تومورهای غدد بزاقی پرستیلوئید را می توان با عوارض کمی برداشت. تصمیم برای برداشتن تومورهای نوروژنیک بر اساس سن بیمار، همبودی، تأثیر توده بر روی اعصاب مجاور و ترجیح بیمار است. در بیماران مسن، شوانومای بدون علامت و بدون نقص عصبی قابل مشاهده است. نکته مهم این است که در بیماران جوان، شوانوما را می توان برای جلوگیری از از دست دادن عملکردی عصب مبدا در آینده برداشت.
انتخاب روش جراحی بر اساس اندازه، محل و عروق تومور، سوء ظن بدخیمی، عوارض جراحی، ارتباط با عروق اصلی و نزدیکی و برآمدگی تومور به دیواره یا گردن اوروفارنکس است.