رادیکولوپاتی
رادیکولوپاتی
رادیکولوپاتی ( Radiculopathy ) میتواند باعث درد، بیحسی و گزگز در امتداد عصب تحت فشار در کمر شود. سه نوع رادیکولوپاتی وجود دارد : گردنی، سینهای و کمری. نوع مورد نظر بستگی به این دارد که عصب تحت فشار در کجای کمر قرار دارد. رادیکولوپاتی که معمولاً به عنوان عصب تحت فشار شناخته میشود، آسیب یا صدمه به ریشههای عصبی در ناحیهای است که از ستون فقرات خارج میشوند. این وضعیت میتواند هر کسی را تحت تأثیر قرار دهد و میتواند نتیجهی دژنراسیون دیسک، فتق دیسک یا سایر آسیبها باشد.
انواع رادیکولوپاتی
رادیکولوپاتی گردنی:
رادیکولوپاتی گردنی زمانی رخ میدهد که عصبی در گردن در نقطهای که از نخاع خارج میشود، فشرده یا تحریک شود. این میتواند منجر به درد در شانهها و ضعف عضلانی و بیحسی شود که از بازو به دست منتقل میشود.
رادیکولوپاتی کمری:
رادیکولوپاتی کمری در ناحیه تحتانی ستون فقرات رخ میدهد و با درد سیاتیک مرتبط است. کمر شایعترین ناحیهای است که تحت تأثیر رادیکولوپاتی قرار میگیرد.
رادیکولوپاتی قفسه سینه:
رادیکولوپاتی قفسه سینه، عصبی است که در ناحیه فوقانی کمر تحت فشار قرار میگیرد و باعث علائمی مانند سوزن سوزن شدن، درد و بیحسی میشود که میتواند به جلوی بدن گسترش یابد.
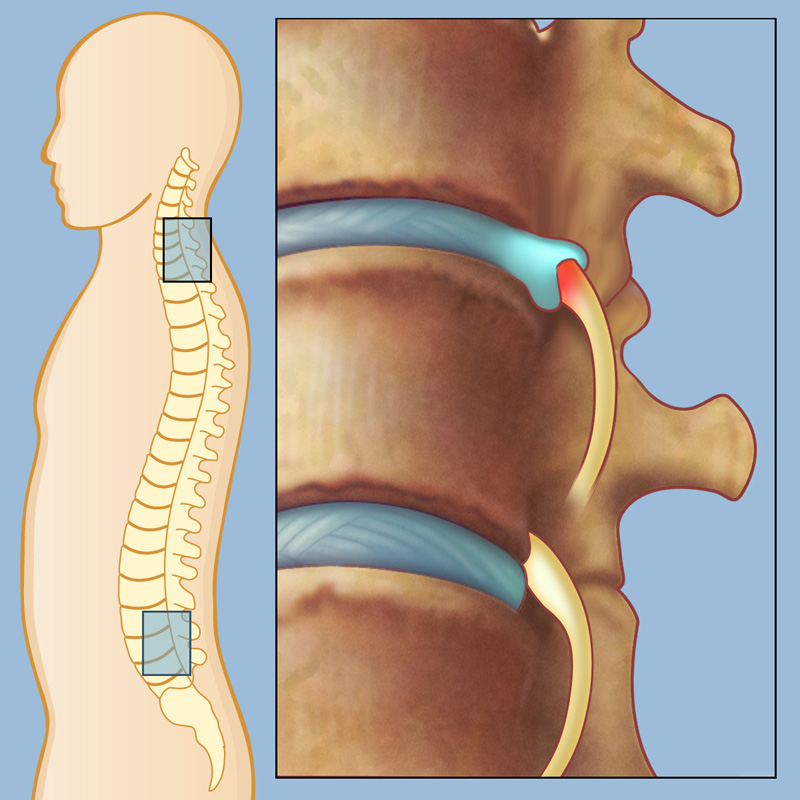
رادیکولوپاتی در مقایسه با میلوپاتی
رادیکولوپاتی و میلوپاتی هر دو شرایط دردناکی هستند که ستون فقرات را درگیر میکنند. رادیکولوپاتی یک مشکل موقت است که در اثر گیر افتادن ریشه عصب در نزدیکی ستون فقرات ایجاد میشود. میلوپاتی فشردگی نخاع است که در اثر ضربه، تومور، بیماری دژنراتیو یا عفونت ایجاد میشود.
اگر درمان نشود، میلوپاتی میتواند به مرور زمان بدتر شود و باعث آسیب دائمی به اعصاب شود. رادیکولوپاتی یک مشکل موقت است که به مرور زمان بهبود مییابد و اغلب بدون درمان از بین میرود.
تشخیص علت درد میتواند دشوار باشد. به همین دلیل است که به محض مشاهده هرگونه علائم جدید – به خصوص اگر بیش از چند روز طول بکشد – مهم است که به پزشک مراجعه کنید.
رادیکولوپاتی در مقایسه با اسپوندیلولیز
اسپوندیلولیز ضعفی در محل اتصال مهرهها (استخوانهایی که ستون فقرات را تشکیل میدهند) به یکدیگر است. این میتواند منجر به شکستگیهای کوچک ناشی از فشار شود که باعث درد، معمولاً در قسمت پایین کمر میشود. این بیماری معمولاً نوجوانانی را که در حال جهش رشد هستند، تحت تأثیر قرار میدهد.
رادیکولوپاتی میتواند ناشی از جابجایی استخوانهای ستون فقرات از جای خود باشد، اما علائمی مانند درد زمانی ایجاد میشوند که ریشههای عصبی فشرده یا تحریک میشوند و نه توسط شکستگی استخوان.
رادیکولوپاتی در مقایسه با سیاتیک
رادیکولوپاتی و سیاتیک هر دو توسط اعصاب تحت فشار ایجاد میشوند. تفاوت در این است که کدام اعصاب تحت فشار قرار میگیرند و باعث درد میشوند. رادیکولوپاتی زمانی اتفاق میافتد که عصبی در امتداد ستون فقرات تحریک یا فشرده شود. سیاتیک درد یا ناراحتی است که هنگام فشرده شدن یا فشرده شدن عصب سیاتیک – طولانیترین عصب در بدن که از کمر شروع میشود و از پشت هر یک از پاها عبور میکند – احساس می شود .
رادیکولوپاتی معمولاً در ناحیه کمر در نزدیکی عصب تحت فشار درد میکند. سیاتیک نوعی رادیکولوپاتی است که باعث درد در امتداد عصب سیاتیک در کمر و پایین پاها میشود.
علائم رادیکولوپاتی
درد ناشی از رادیکولوپاتی گردنی را میتوان به صورت سوزش یا دردی تیز توصیف کرد که از گردن سرچشمه میگیرد و به سایر قسمتهای بدن که به عصب آسیبدیده متصل هستند، منتقل میشود.
علائم رادیکولوپاتی ممکن است شامل موارد زیر باشد:
سوزن سوزن شدن یا بیحسی در انگشتان یا دست
ضعف در بازو، شانه یا دست
کاهش مهارتهای حرکتی
از دست دادن حس
درد مرتبط با حرکت یا فشار گردن
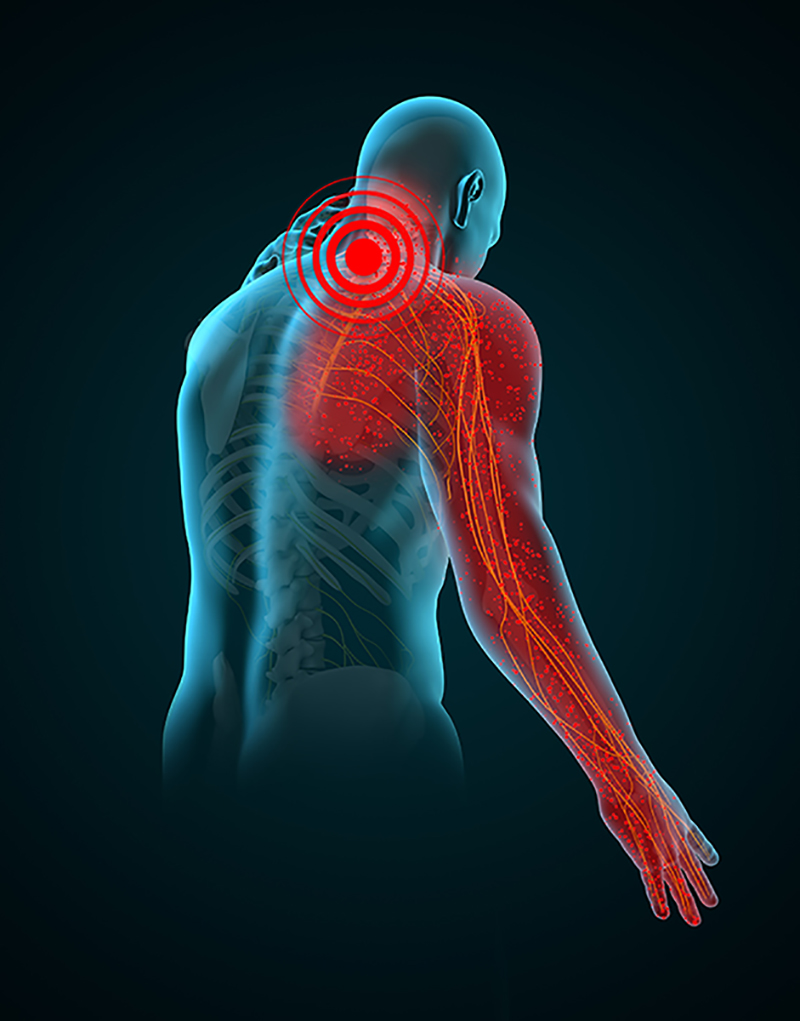
علل رادیکولوپاتی
رادیکولوپاتی اغلب با افزایش سن رخ میدهد. با شروع پیری ، دیسکهای ستون فقرات شروع به تحلیل رفتن و بیرون زدگی میکنند. دیسکهای ستون فقرات نیز شروع به خشک شدن و سفت شدن میکنند. بدن با ایجاد خارهای استخوانی برای تقویت دیسکها به این تغییرات پاسخ میدهد. متأسفانه، این امر منجر به تنگ شدن محل خروج ریشه عصب و فشرده شدن عصب میشود.
علل شایع رادیکولوپاتی عبارتند از:
آرتروز
فتق دیسک
اسپوندیلوز
خارهای استخوانی
تشخیص رادیکولوپاتی
معاینه فیزیکی دقیق و بررسی سابقه پزشکی اولین گام در تشخیص رادیکولوپاتی است. بسته به محل علائم، پزشک گردن، شانهها، بازوها و دستها را معاینه خواهد کرد.
پزشک موارد زیر را بررسی خواهد کرد:
بیحسی یا از دست دادن حس
رفلکسهای عضلانی
قدرت عضلات
وضعیت قرارگیری بدن یا نحوه انحنای ستون فقرات
احتمالاً حداقل به یکی از چند آزمایش تصویربرداری نیاز خواهید داشت، از جمله:
عکسبرداری با اشعه ایکس
توموگرافی کامپیوتری (سیتی اسکن)
تصویربرداری رزونانس مغناطیسی (امآرآی )
الکترومیوگرافی (EMG)
درمان رادیکولوپاتی
در برخی موارد، علائم رادیکولوپاتی به مرور زمان بهبود مییابند و نیازی به درمان ندارند. اگر درد یا سایر علائم ادامه یابد، تیم مراقبتهای بهداشتی شما احتمالاً بر اساس علائم و محل ریشه عصب آسیبدیده، یک عمل جراحی را توصیه میکند.
درمان غیرجراحی برای رادیکولوپاتی شامل موارد زیر است:
استراحت یا اصلاح فعالیت
فیزیوتراپی
مصرف داروهای ضدالتهاب غیراستروئیدی (NSAIDs)
تزریق استروئید در ستون فقرات
جراحی رادیکولوپاتی
نیاز به جراحی برای درمان رادیکولوپاتی نادر است. پزشک احتمالاً فقط در صورتی جراحی را توصیه میکند که علائم شدیدی داشته باشید که بر کیفیت زندگی شما تأثیر میگذارد و به سایر درمانها پاسخ نمیدهد. به شما میگویند که به چه نوع جراحی نیاز دارید و چه انتظاری باید داشته باشید.